Es gab schon präfinale Zulassungsstudien, die erste Möglichkeiten suggerierten, welche Patient:innen gut laufen, welche schlechter. Unsere initialen Ein- und Ausschlusskriterien haben sich an den ersten beiden CAR-T-Zellstudien orientiert, ZUMA-1 und Juliet, im Sinne orientierender Parameter, allerdings weniger stringent.
Braucht es einen Selektionsalgorithmus – oder sagt man pauschal: „All inclusive“?
Die Idee war, Responder genauer zu charakterisieren, um zu sehen, was überhaupt möglich ist, um im zweiten Schritt herauszufinden, was Patient:innen mit ähnlichen Voraussetzungen, die aber nicht ansprechen, unterscheidet. Ein zweiter Aspekt besteht darin, dass wir jenen, die uns die Gelder zur Verfügung stellen – es war immerhin zum damaligen Zeitpunkt die kostenintensivste Therapieform –, zeigen, dass wir mit dieser Ressource sinnvoll umgehen, d. h. zu zeigen, wir nehmen das ernst, sehen aber auch den Benefit einer solchen Therapie und das bei einem durchaus größeren Kollektiv als dem in Zulassungsstudien abgebildeten. Wir wollten auch vermeiden, dass eine so kostenintensive Therapie vielleicht schon im Keim erstickt wird – wenn man loslegt, und es dann heißt: „Außer Spesen nichts gewesen.“ Aus diesen Überlegungen entstand der Algorithmus.
Einen Aspekt hat Prof.in Hildegard Greinix in einer Diskussion angesprochen, dass die Therapie zu Beginn schlicht Neuland war und man sich zunächst auf Patient:innen konzentrieren wollte, die keine schwerwiegenden Komplikationen erwarten lassen?
Ich selbst bin auch aus diesem Grund damals nach Stanford in die Vereinigten Staaten gegangen, weil mir die ZUMA-7-Studie in Österreich als Principial Investigator anvertraut wurde. Ich wollte das Wissen, das man braucht, einen solchen Patienten sicher durchzuführen, d. h. die Organisation, die Etablierung im laufenden klinischen Betrieb, nicht aus dem Stehgreif improvisieren, sondern in einem Krankenhaus mit extrem viel Erfahrung erleben. Stanford hat einen Durchsatz von 100–150 CAR-T-Patient:innen pro Jahr, das sind Potenzen mehr, als es in Kliniken in Europa damals möglich war oder auch heute noch möglich ist. Ich habe während meines Aufenthalts extrem viel mitnehmen können: ein Klinikalltag, der von 8.00 bis 20.00 anhielt, dann fiel ich sprichwörtlich ins Bett, konnte aber in allen Belangen extrem viel mitnehmen: etwa das Management von CRS (Cytokine Release Syndrome) und ICANS (Immune effector cell-associated neurologic toxicity syndromes). Ich habe die Patient:innen gesehen, die hochgradige ICANS entwickelten und ins Neurokoma gefallen sind, und zwar wirklich von der Visite weg, als alles noch normal war, über den Moment, als sie auffällig wurden, bis hin zu dem Moment, als diese Patient:innen wirklich komatös wurden. Die ICANS, wie man sie in den bekannten Publikationen nachlesen kann. Wenn man das in dieser Form erlebt hat, ist man einfach besser gerüstet, was man tun muss und welche Maßnahmen eingesetzt werden müssen. Es war hilfreich, das Wissen dann bei uns anzuwenden, um diese Therapieform zu etablieren und auch im Netzwerk weiterzugeben, unseren CAR-T-Zentren zur Verfügung zu stellen, im Sinne eines gelebten Netzwerks, so wie ich es verstehe.
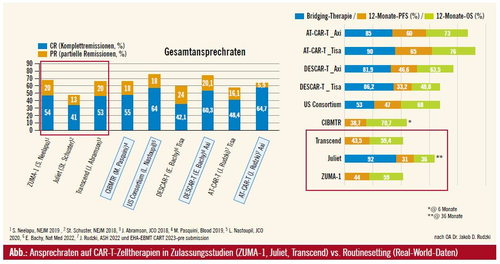
Bei Leitlinien stellt sich oft die Frage, wie rasch Updates erfolgen. Wie geht man mit neuen Erkenntnissen zur CART-Zelltherapie um?
Die Idee war eigentlich von Beginn an, dass wir all die Aspekte, die sich aus neuen Studien ergeben, gemeint ist v. a. Transcend NHL, die Zulassungsstudie mit Lisocabtagen maraleucel (Liso-cel) bei refraktären B-Zell-Lymphomen, in den Algorithmus aufnehmen. Transcend NHL hat zum ersten Mal Patient:innen mit ZNS-Beteiligung inkludiert, die zuvor immer ausgeschlossen waren. Die ersten Auswertungen dazu – nämlich Signale, dass eine limitierte ZNS-Beteiligung keine absolute Kontraindikation darstellt – wurden 2020 präsentiert, ein Jahr, nachdem wir das Netzwerk gegründet haben, und sind auch sofort in unseren Algorithmus eingeflossen. D. h. bei Vorliegen solcher Hinweise warten wir im kommerziellen Setting nicht, bis von den Behörden eine Zulassungserweiterung erfolgt ist, nachdem in der klinischen Routine auch der oder die Kliniker:in entscheidet. Eine ZNS-Beteiligung, die prinzipiell kontrollierbar ist, ist keine Kontraindikation mehr, weil wir aus den Daten sehen, die Therapie ist machbar und es sind dadurch auch nicht mehr Toxizitäten zu erwarten. Es gibt regelmäßige Treffen, bei denen unser Algorithmus auf seine Stringenz mit den aktuell verfügbaren Daten überprüft wird. Wir haben an unserer eigenen Abteilung mit heutigem Datum insgesamt 30 Patient:innen CAR-T-Zell-infundiert mit allen verfügbaren Produkten, Tecartus® (Brexucabtagen autoleucel), Yescarta® (Axicabtagen ciloleucel) und Kymriah® (Tisagenlecleucel), und bislang kaum Patient:innen abgelehnt. Wenn, dann Patient:innen, die für eine solche immunologische Therapie auch ohne Algorithmus nicht in Frage gekommen wären, aufgrund eines hohen Alters mit ausgeprägten Komorbiditäten wie Mehrfachbybass oder bekannter dilatativer Kardiomyopathie – bei denen die Sorge berechtigt ist, dass sie eine ausgeprägte immunologische Reaktion (CRS) nicht überlebt hätten. Es waren rationale Entscheidungen, die nicht auf kleineren Laborparametern beruhen, also nicht wie in einer Studie, in der jeder Parameter auf Punkt und Beistrich erfüllt sein muss.
„Selektionsalgorithmus“ klingt nach Einschränkung. Vielleicht liegt es am Wording. Haben Sie den Eindruck, dass Sie in Frage kommende Patient:innen damit gut abbilden?
Man muss dazu sagen: Der Algorithmus wurde konsensuell im Netzwerk erstellt, es ist keine One-man-Show durch mich alleine, auch wenn ich ihn gerne nach außen vertrete. Ein Punkt, den man fairerweise anerkennen muss und den man prinzipiell auch gar nicht ausschließen kann, ist der, dass es durchaus Patient:innen geben mag, die von der Therapie profitieren könnten, aber im Algorithmus nicht abgebildet sind. Das ist aber kein bewusster Akt der Negativselektion, diese Gefahr besteht grundsätzlich immer, es sei denn, man sagt pauschal „all inclusive“, dann braucht es aber keinen Algorithmus. Die Frage ist ja, was will ich mit so einem Algorithmus erreichen? Will ich damit Patient:innen sozusagen auslesen, um das Budget zu schonen – also eindeutig nein, das war nicht unsere Intention und ist nicht im Sinne des Erfinders. Wenn es danach ginge, müssten wir wohl bei häufiger verabreichten Therapien restriktiver sein. Wenn ich aber sage, ich will einen Algorithmus, um die Therapie erfolgreich zu machen, dann impliziert das ja auch einen Überlebensvorteil, d. h. der Patient muss nachweislich so davon profitieren, dass er, wenn er die Therapie bekommt, an Lebensqualität gewinnt und möglichst lange lebt und damit eine Stand-alone-Therapie auch als solche hat und nicht zusätzlich etwas benötigt. Andernfalls ist er chronisch krank und kommt regelmäßig wieder ins Krankenhaus, dann wäre auch eine Erhaltungstherapie bis zur Progression ein gangbarer Weg. D. h., wenn ich mit diesem Algorithmus eine möglichst effektive Therapie gestalten und möglichst viele Patient:innen damit erreichen will, dann kann ich sagen, haben wir unser Ziel eindeutig erreicht.
Was macht man in Deutschland anders?
In Deutschland werden die Indikationen großzügiger gehandhabt und es besteht weniger Zurückhaltung, therapierefraktäre Patient:innen zu behandeln. Dazu kommt, dass sehr teure und auch komplexe Therapien in den Krankenhäusern in Deutschland anders vergütet werden, auch in Hinblick auf komplikationsbehaftete Verläufe, die dadurch vielleicht sogar weniger gescheut werden. Allerdings erlebe ich bei Treffen mit deutschen Kolleg:innen, dass sie unsere Daten zunehmend in einem anderen Licht sehen und die Therapie ähnlich wie eine Transplantation als elektives Verfahren mit möglichst viel Effekt einsetzen wollen. D. h., dass man nicht rein aus der Potenz der Therapie heraus sagt, „viel hilft viel“ und wird es immungetrieben schon wegräumen.
Wie kann man sich nach einer Tumorboard-Entscheidung die Bewilligung einer solchen Therapie vorstellen?
Bei uns wird das Budget mit dem Departmentdirektor der Hämatologie und Onkologie, Prof. Dominik Wolf, jeweils am Anfang des Jahres mit der Verwaltung ausverhandelt, um eine Vorstellung zu bekommen, wie viele CARTs im Jahr grundsätzlich bestellt werden können. Wir haben dann einen Antrag an die ärztliche Direktion geschrieben, in dem dokumentiert ist, dass der oder die Patient:in die Kriterien (Selektionsalgorithmus) zur CAR-T-Zelltherapie erfüllt und wir im Tumorboard die Therapie konsensuell befürworten. Mit dabei ist eine Epikrise, wie sich der oder die Patient:in dargestellt hat, welche Therapien er oder sie bereits bekommen hat und warum und wie wir daraus ableiten, dass er oder sie auf die CAR-T-Zelltherapie ansprechen sollte. Mir selbst war das schriftliche O.K. der ärztlichen Direktion bis zum Zeitpunkt der Leukapherese wichtig, weil man damit Zeit gewinnt, die für Patient:innen mit aggressiver Erkrankung oft knapp bemessen ist. Auf diese Weise war der Patient ohne Stopp and Go innerhalb weniger Tage bezüglich CAR-T-Verfügbarkeit von Seiten der patientenspezifischen Fakten, aber auch der Firmen, die das Produkt anbieten (Manufacturing Slot), und auch der Leukaphereseoption der hiesigen Blutbank evaluiert und geplant. Alles weitere erfolgt unter Einhaltung bestimmter Fristen und entsprechend der klinischen Einschätzung, der Bridging-Therapie etwa, und klappt bei uns sehr gut, letztlich mittlerweile mit einem eingeübten Automatismus.
Das österreichische CAR-T-Zell-Netzwerk ist in seiner Struktur eine Besonderheit. In keinem anderen Land ist die Therapie in dieser Weise organisiert. Wie sehen Sie das als Gründungsmitglied?
Das Netzwerk als solches, die Abstimmung der CAR-T-Zentren untereinander, ist sicher ein gutes Konzept. Ein konsensuelles Vorgehen der Behandler schafft auch Vertrauen, v. a. im anfänglichen Nachweis, dass die Therapie hält, was sie verspricht. Man lernt natürlich dazu, das ist klar. Aber wenn etwas als Konsens getragen wird, im Sinne einer Leitlinie von Bestinformierten, die die Studien kennen und Erfahrung haben in der Umsetzung an dem oder der Patient:in – nicht als Gesetz oder Verpflichtung –, dann stärkt das ja auch den Rückhalt eines Zentrums, z. B. gegenüber den Zahlern. Ausnahmen oder Abweichungen können von einzelnen Zentren ja diskutiert und festgehalten werden. Wir haben zudem auch für die Nachsorge gewisse Grundprinzipien im Netzwerk definiert, das Follow-up wird gleich gestaltet, sodass wir mit einer vergleichbaren Basis validere Aussagen zu den erzielten Daten treffen können. Patient:innen können damit auch in einem Register erfasst werden. All das impliziert ein Netzwerk. Stephan Mielke vom Karolinska Institut in Stockholm versucht ebenfalls, so ein Netzwerk zu etablieren. Schweden hat ähnliche Voraussetzungen, allein aufgrund der Vergleichbarkeit der Länder, was Größe und Einwohnerzahl betrifft. D. h. aber auch, dass die Idee Resonanz findet. Wenn eine solche Therapie einmal erfolgreich eingeführt ist, lässt sich auch einiges bewegen, denn das Potential dieser Therapie ist enorm. Ich denke, es ist ein Weg, ein Land zu organisieren, nicht allein in Bezug auf CAR-T-Zellen, sondern in der Anwendung zellulärer immunologischer Therapien generell, die im Zunehmen sind. Mir scheint, es ist gut möglich, dass wir uns in Zukunft verstärkt mit solchen Vehikeln der Etablierung neuer Therapieformen auseinandersetzen werden müssen, um zu sehen, ob und wie Studienergebnisse komplexer Therapien in die Praxis übertragbar sind.
* Die CAR-T-Zell-Plattform wurde im Jahr 2022 als DACH-Projekt (Deutschland, Österreich, Schweiz) gelauncht unter der wissenschaftlichen Patronanz des Austrian CAR-T Cell Network, von Prof.in Marion Subklewe (Klinikum der Universität München), Prof. Andreas Mackensen (Universitätsklinikum Erlangen) und Prof.in Mascha Binder (Universitätsspital Basel).
1 Greinix HT et al. Ensuring center quality, proper patient selection and fair access to chimeric antigen receptor T-cell therapy: position statement of the Austrian CAR-T Cell Network. Memo 2020; 13: 27–31
2 Rudzki JD et al. Stringent Nationwide Selection Criteria for CAR-T Cell Therapy Ensure Favourable Outcome of Patients with LBCL – First Data from the Austrian CAR-T Network. Blood 2022; 140 (Suppl 1): 6661–3
3 Hopfinger G, Rupp B, Greil R. Barriers to patient access of CAR T cell therapies in Austria. Memo 2023; 16: 79–90